什麼叫卵巢瘤
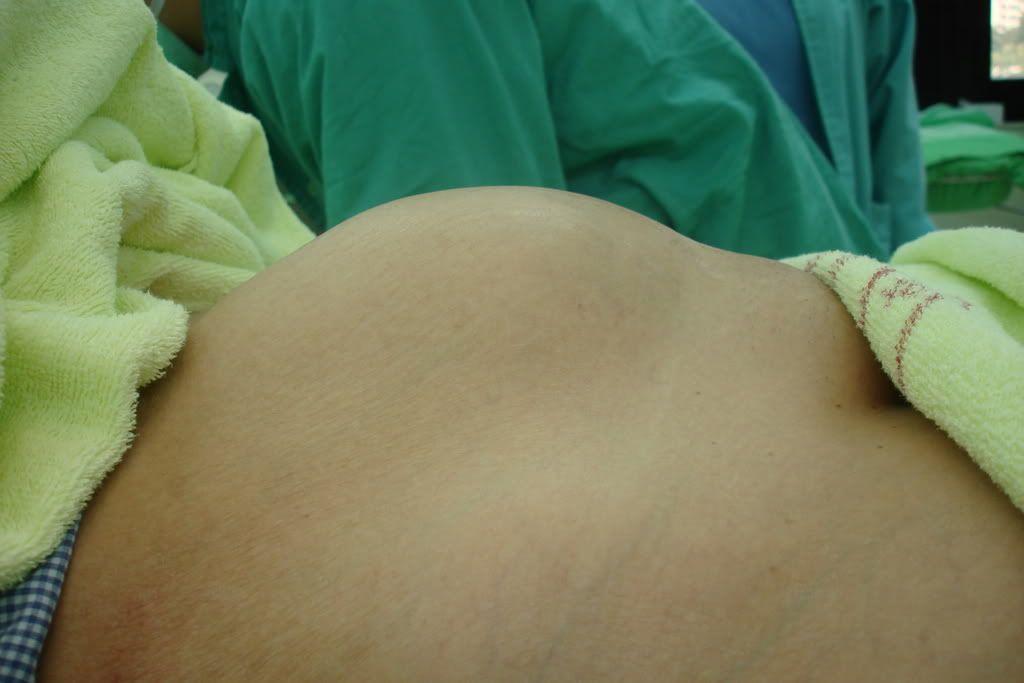
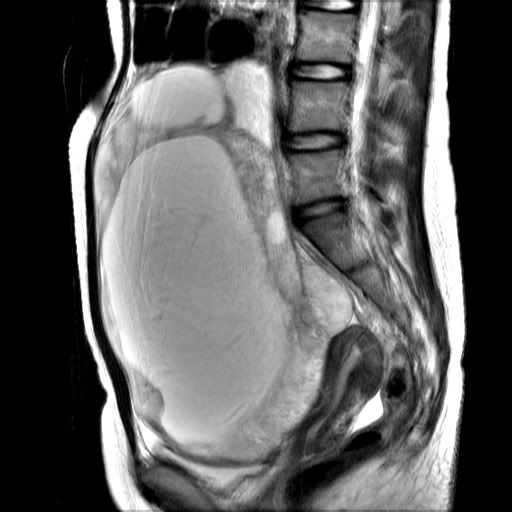
何謂卵巢瘤?卵巢瘤就是卵巢的體積不正常的長大,我們知道正常的卵巢尺寸,子宮兩邊各一個卵巢,它的體積的尺寸約有2X3X2.5公分,但是如果比這個更大了話,就有可能是卵巢瘤病變。一般來說卵巢瘤如果長大的時候比子宮肌瘤需要更密切的追蹤治療,理由是因為子宮肌瘤惡性的變化機會很小,千分之一的機會左右,甚至還不到。但是,卵巢瘤比較不一樣,從影像學來判斷,它的質地比較密實,實質的部份比較多,裡面的間隔板比較粗糙,甚至裡面的血流速阻力比較低,存在惡性的腫瘤機會比較高。因此,我們發現病人患有卵巢瘤的時候,一般來說我們都會建議病人做積極的治療。
多大的卵巢瘤才要積極治療
如何來追蹤治療卵巢瘤?第一是靠影像學的判斷,來看卵巢瘤的尺寸是否夠大,一般來說如果卵巢瘤的大小超過五公分以上,我們才考慮手術治療卵巢瘤。如果卵巢瘤的大小還不夠大,一般來說都可以再觀察。如何從影像型態學來判斷為良性或是惡性之卵巢瘤呢?這在臨床上非常重要,因為我們判斷一個卵巢瘤,如果它有可能是為一個惡性卵巢瘤的時候,必須事先跟病人及其家屬做一些預告及準備,因為良性的卵巢瘤跟惡性的卵巢瘤開刀之方式是完全不一樣。一般說來良性的卵巢瘤之手術方式我們都可以考慮使用腹腔鏡,甚至開下腹部橫切的小傷口,保持傷口美觀,但是如果有可能是惡性的卵巢瘤的話,勢必要採取傳統的手術方式直切,甚至要拉高傷口至肚臍的上方。為何要這樣做呢?因為如此骨盆腔內的淋巴節才能夠拿的乾淨,還有腹主動脈旁邊的淋巴節也才能夠拿的乾淨,還有最重要的是腸胃璧上的大網脈也才能夠拿的乾淨。
治療前,怎麼鑑別它是良性或是惡性
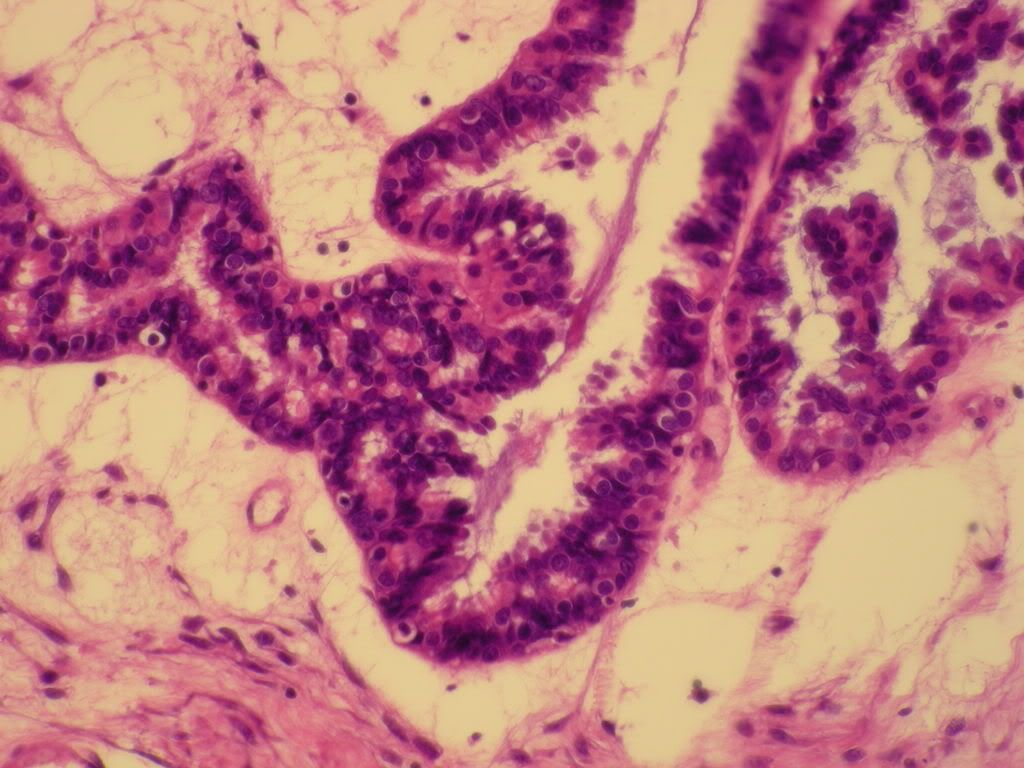
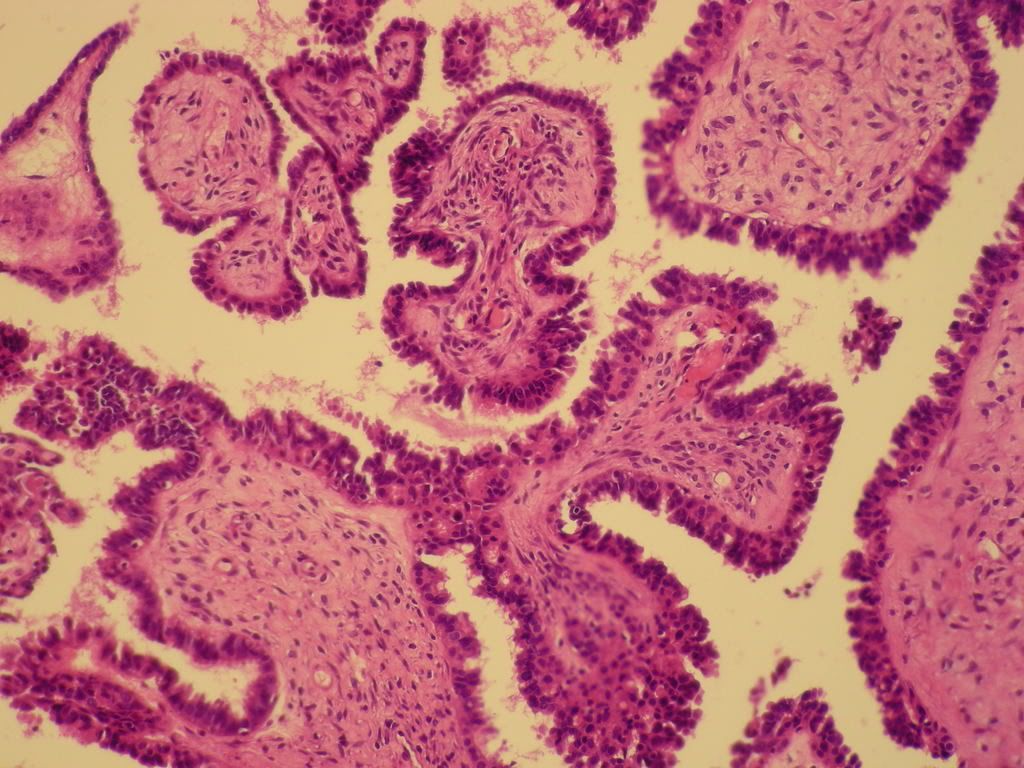
話又說回來,如何從影像型態學來判斷這個卵巢瘤為良性或是惡性呢?不管是從電腦斷層(CT)、磁核共振(MRI)或超音波影像,惡性之卵巢瘤都會有一些共同特性,它的共同特性可分底下幾部分說明:
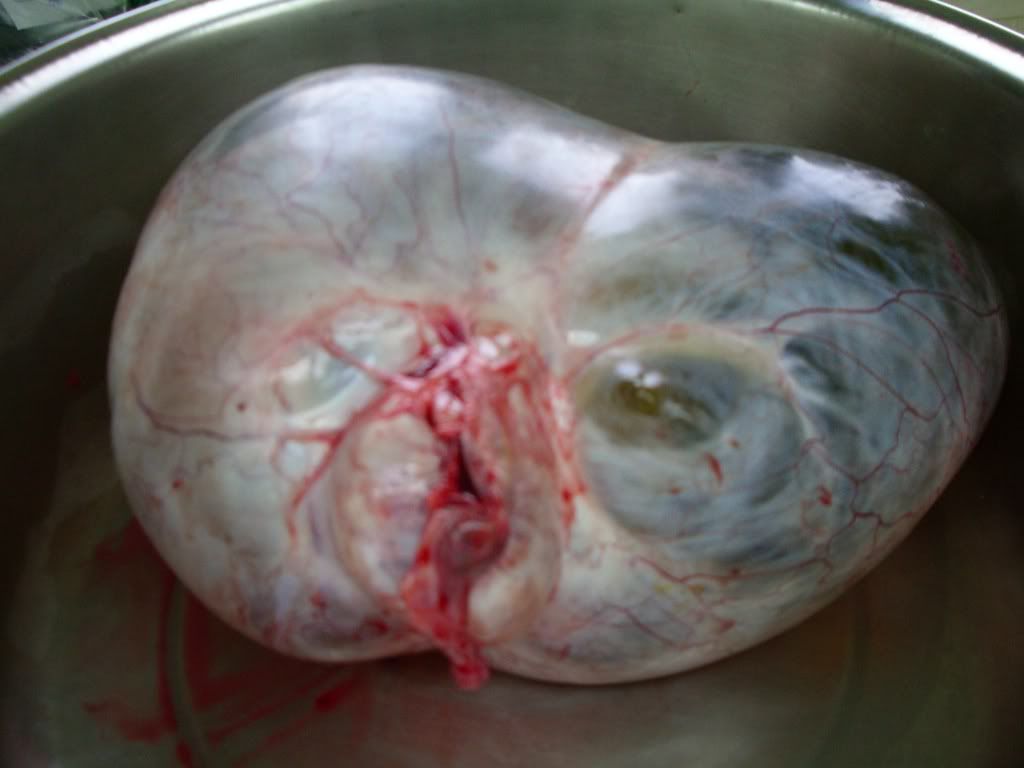
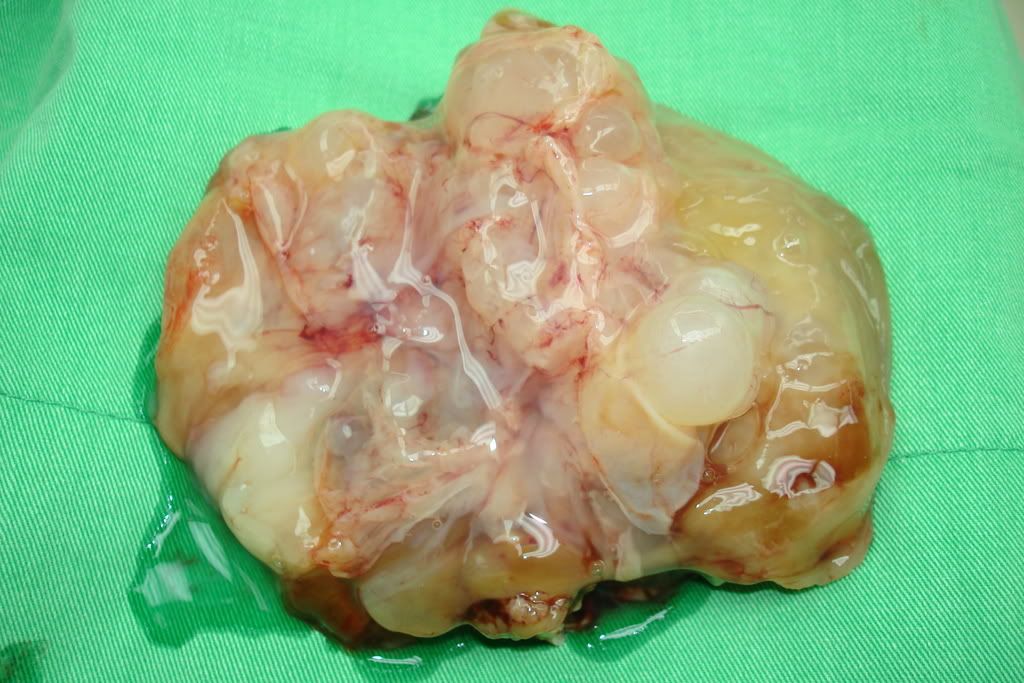
第一個特性卵巢瘤實質的部分,硬的實心部份,就是含肉的部份越多了話,它的惡性的機會較高。反之,卵巢瘤裡面都是水,而且都是清澈的水,那麼惡性的機會比較低。
第二個特性就是卵巢瘤的瘤壁如果越厚了話,那麼卵巢瘤惡性的機會就會越高。反之,卵巢瘤壁如果越薄了話,那麼卵巢瘤惡性的機會就會越低。關於壁的部份,我們還要考慮到卵巢瘤裡面如果有幾個間隔了話,英文稱之為SEPTUM,就是間隔越厚、而且間隔越是有凸出物、表面不整齊,這樣的惡性機會也就越高。
第三個特性就是卵巢瘤實質的部分,它的血流量越多了話,那麼惡性機會就越高。這就是為什麼從超音波影像學可以利用杜卜勒超音波測量卵巢瘤組織裡面的血流速,如此可以間接的算出血流阻力。血流阻力如果越低的話,可以代表卵巢瘤裡面含血管量越高,他越有惡性的機會。
第四個特性就是卵巢瘤合併發生腹水。如果有腹水了話,它是惡性的機會就越高。反之,沒有腹水的話,惡性的機會就越低。
以上是影像學的檢查,另外,我們還可以利用腫瘤標誌來測量卵巢瘤是否罹患有惡性的機會。最常用的就是一個叫做CA-125這個腫瘤標誌。CA-125不管它是那一種惡性卵巢瘤,它都會有上升的趨勢。不過,CA-125它的專一性並不是很好。為何會如此呢?因為合併子宮腺腫或卵巢良性的巧克力囊腫,它的數值都會升高,不過,良性卵巢瘤這個數值升高大概都是在正常值的兩倍至三倍之間,不會太高,如果超過這個數字,還是要考慮是惡性的機會比較妥當。
開刀前的評估
關於卵巢瘤治療的部分之前已經提過了,開刀前的臨床判斷也是非常重要。開刀之前,首先我們判斷它可能是良性或可能是惡性的。如果是良性的,我們再看它有沒有什麼太大的腹部沾黏,如果腫瘤也不是很大,那麼可以考慮使用腹腔鏡的作法。
腹腔鏡手術
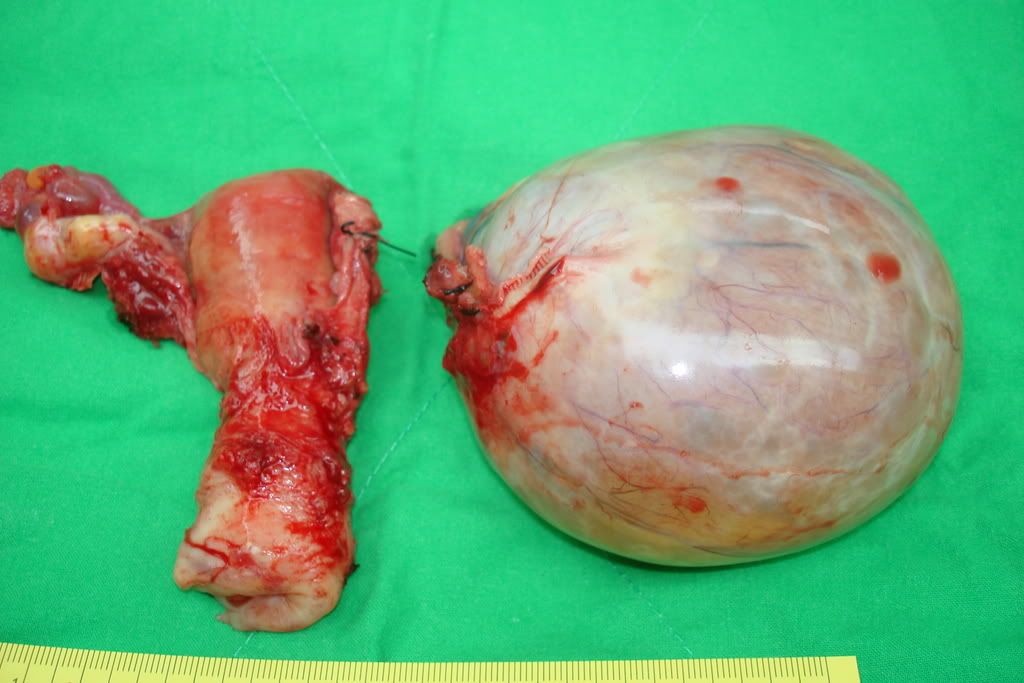
所謂腹腔鏡的作法,就是在肚臍的下方,以及下腹兩側的地方,還有膀胱上緣的地方,共開四個小洞,然後把儀器放進去。這個儀器有一部分是照明的設備,是可以看到腹腔裡面的組織,這個組織的影像用纖維光纖的方式把它播放在開刀房的電視上面。手術的操作者一邊看電視螢幕,一邊雙手從骨盆兩側,還有膀胱上緣的地方,所開的三個小洞,放進操作的儀器,然後把卵巢瘤剝離後切除,之後這個切除的組織再從這個小洞經過腹腔鏡的管腔再把腫瘤移出來,這個是卵巢瘤利用腹腔鏡切除的一般方式。
惡性卵巢瘤的治療流程
如果是標準的卵巢瘤切取方式,就是開腹,然後把卵巢不好的組織切除。我們在臨床上的判斷它是良性的,那麼預期的手術就會保守一點,如果開刀的時候發現卵巢瘤有惡性的機會,那就要當機立斷在開刀的時候取出標本的一部分,馬上送組織做冰凍切片用以判斷這個卵巢瘤是良性或惡性的,然後等報告回來以後,再進一步把剩餘還未完成之手術部分完成。如果報告單純是良性的話,一般說來可以將卵巢好的部份保留,把卵巢腫瘤的組織切除即可。但是,如果報告是惡性的話,它的標準作法就是就必需把兩側的卵巢、子宮以及網膜都需要拿掉,甚至盲腸也都需要拿掉,然後還需要做淋巴結的剔除,淋巴結包括骨盆腔之淋巴結以及腹主動脈旁的淋巴結。
術後的化療有用,可降低復發率
為何要做淋巴結的剔除呢?因為做淋巴結的剔除可以減少卵巢癌細胞經過淋巴組織的蔓延,同時我們了解淋巴組織蔓延的程度,也可以作為判斷卵巢癌分期的根據。如果是惡性卵巢癌,手術後一般都會接受標準的化療步驟。這標準的化療之步驟需要六個週期的化療,一般說來如果是上皮性之卵巢癌,現在標準的化療藥物是用TAXOL加CARBOPLATIN,這兩樣藥物的合併可以相當降低卵巢癌復發的比例。